1型糖尿病专区


什么是1型糖尿病?1型糖尿病常见于儿童或青少年(<20岁)。由于人体内的胰岛β细胞破坏,导致不分泌胰岛素或者分泌非常少,根本不够身体用来控制血糖,造成血糖过高。1
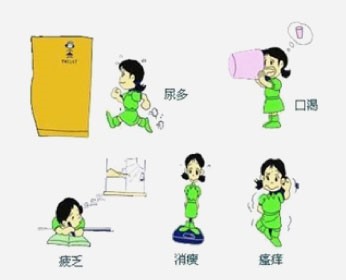
1型糖尿病的典型症状有哪些?发病时常有明显的“三多一少”症状(多饮、多尿、多食、体重减轻)及皮肤瘙痒、视力模糊等急性代谢紊乱表现。有部分患者直接表现为脱水、循环衰竭、昏迷等严重症状。1
1型糖尿病危害大吗?1型糖尿病若不注意控制可导致急慢性并发症且影响患儿生长发育。急性并发症以酮症酸中毒和低血糖症最为多见。 1慢性并发症包括糖尿病肾病、视网膜病变等微血管病变及心脑血管疾病等大血管病变。除了会导致出现各种并发症,还可能会出现青春期代谢异常。2 1型糖尿病除了对患儿生理上造成不利影响,也会导致患儿心理问题(如焦虑、抑郁、进食障碍、认知障碍等 )。1
1型糖尿病的治疗目标是什么?使用个体化的方案达到最佳的血糖控制;避免严重低血糖、症状性高血糖及酮症(酸中毒)的发生;延缓糖尿病慢性并发症的发生;改善患者的生活质量;维持正常的生长与发育。1
1型糖尿病的治疗方式有哪些?1型糖尿病的治疗包括5个方面,即血糖监测、糖尿病教育、饮食、运动、药物,被称为糖尿病治疗的五驾马车。其中直接起治疗作用的是饮食、运动和药物三要素,而血糖监测和教育则是保证这三要素正确发挥作用的重要手段。1
1型糖尿病患者的常见症状

 规律监测血糖是安全指导患者治疗的保障
规律监测血糖是安全指导患者治疗的保障
多家长会问:孩子得了1型糖尿病,1天要测几次血糖?孩子怕疼,能否少测几次?
这时候必须向患儿父母说清楚情况:1型糖尿病患者在治疗过程中需要长期使用胰岛素,这对患者的血糖监测有严格要求。只有通过规范的血糖监测明确了解患儿的血糖水平,才能确定胰岛素剂量到底应该使用多少以及剂量是否需要调整。3
1型糖尿病患者的胰岛素注射方案分好几种:①胰岛素强化治疗方案(多次胰岛素注射或胰岛素泵治疗);②基础胰岛素治疗方案;③每日2次预混胰岛素治疗方案。它们的血糖监测方案并不相同。3
例如,多次胰岛素注射或胰岛素泵治疗的患者,在治疗开始阶段应每天监测血糖5~7次,建议涵盖空腹、三餐前后、睡前。如有低血糖表现需随时测血糖。在病情稳定后,每日监测血糖2~4次,主要涵盖空腹、睡前血糖,必要时测餐后血糖。此外,还有一些特殊情况应该加测血糖,比如早晨起床经常发生低血糖,还应该加测凌晨3点血糖;剧烈运动后加测血糖;生病期间加测血糖等等。3
 监测血糖是安全指导患者治疗的前提
监测血糖是安全指导患者治疗的前提
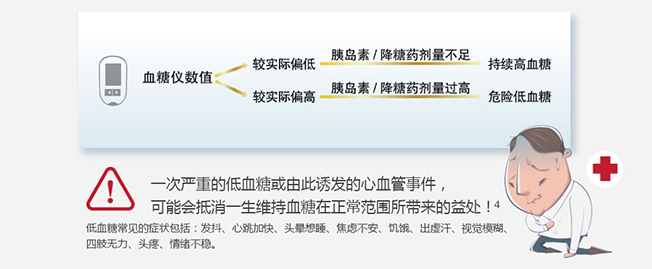
糖尿病是数字病,血糖监测失之毫厘,谬之千里!
日常生活中,内分泌科医生通过糖尿病患者日常血糖值记录判断其血糖波动情况,来调整治疗方法,指导患者进行控糖。显而易见,只有更接近真实值的测糖结果才能帮助医生做出正确的判断, 安全指导患者控糖。当血糖检测结果出现偏差,可能导致错误的治疗方案。
 三大标准,助您挑选更专业血糖仪
三大标准,助您挑选更专业血糖仪
你知道吗?市场上售卖的血糖仪并不是符合同样国际精密标准的。每年国家卫计委都会对医院用的血糖仪精准度进行评估,其结果显示血糖仪精准度存在显著差异。
什么是血糖仪精准度?
首先为大家普及一下精准度的概念。精准度是血糖仪检测值与真实值是否匹配的能力,它包含2大方面,一是准确性,二是精确性:
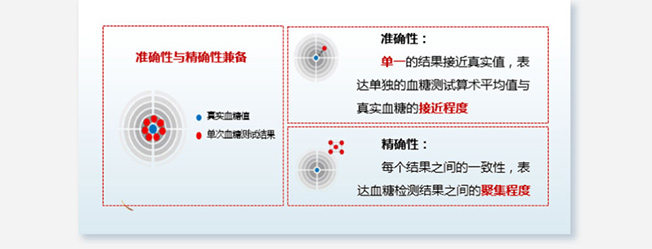
考量血糖仪精准度的标准1——ISO 15197 标准精准度要求
ISO 15197是国际上衡量血糖仪系统精密度的基础标准,无论国外还是中国,血糖仪都必须通过这一标准,才能进入市场进行售卖。目前ISO 15197标准存在2个版本,ISO 15197:2013版本的精准度要求比2003版本更高。

考量血糖仪精准度的标准2——抗干扰能力
在使用血糖仪的过程中,会受到很多内源性和外源性物质的干扰。如常见药物、食物,甚至人体自身血液成分等,从而影响测糖结果准确性。
同时有研究证明,生活周遭无处不在的氧气更是血糖检测的一大干扰因子。目前,血糖检测需要酶的参与才能获得检测值。最常用的有2种酶:3葡萄糖氧化酶和葡萄糖脱氢酶。与葡萄糖氧化酶不同的是,葡萄糖脱氢酶不需要氧参与反应,所以检测结果不会受到氧干扰,抗氧干扰能力强。

考量血糖仪精准度的标准3——自动调码能力
每批试纸的测量的测量值与真实值之间存在差异,因此在更换试纸后,需调码来进行校准。错误调码的血糖仪会造成潜在误差。5
据最新调查研究结果显示:25%的糖尿病患者曾经出现调码错误或忘 记调码的情况,6而这种概率在老年患者人群中可能更高。
造成错误调码的常见行为:
手动校准时,代码输入错误
更换试纸后,忘记/未及时更新对血糖仪进行校准
选择自动调码的血糖仪有助于提高结果精准度


1型糖尿病患儿处于生长发育期间,饭量会不断增加,许多患儿父母会担心孩子吃的太多,引起血糖升高;还有部分父母不敢给孩子吃水果、吃肉,担心这些食物容易升高血糖。这些观念都是不对的。
我们简单向您介绍正确的1型糖尿病患者饮食法则——手掌/拳头法则:7
每个人拳头的大小是随着年龄、身高、体重的增加而增加,是最方便 的量具。
每日主食控制在四,即4拳头大小的面包或馒头或是4碗米饭。
每日副食正好覆盖两手掌的面积大小,鸡蛋、豆腐、鱼、肉四种均衡合理。
每日掌心一小把果仁,一拳头水果,一杯牛奶,两巴掌大小蔬菜。

 1型糖尿病患者运动前应了解以下事项:1
1型糖尿病患者运动前应了解以下事项:1
规律运动对患者有多种益处,可有助于控制血糖、促进生长发育、增强适应性、幸福感及社会认同感等。
鼓励病情稳定患者参与多种形式的有氧运动;合并急性感染、血糖控制不佳及合并严重慢性并发症的患者不宜运动。
运动前专科医师需对患者的代谢状况及并发症进行全面评估,制定个体化的运动计划,包括运动的强度、方式、时间和频率以及胰岛素剂量和饮食的调整等。
运动应在保证安全的前提下进行,应遵循循序渐进、量力而行、持之以恒的原则,注意避免运动的损伤尤其是预防运动中与运动后的低血糖。
推荐糖尿病患儿进行的体育运动一般能够稳定消耗能量,且可持续一段时间。餐后0.5~1小时运动为最宜。运动前后要进行5~10分钟的热身运动和减缓恢复活动(弯腰、踢腿等)。提倡午后进行有氧运动。不同年龄的患儿适宜的运动种类存在差异:
<2岁的患儿不应看电视;
2~3岁限制看电视、玩游戏及电脑时间为1小时/天,多做户外活动;
3~6岁儿童适宜的运动包括行走、投掷及接取、跑步、游泳和翻滚运动,限制看电视、玩游戏及电脑时间在2小时/天;
6~9岁鼓励行走、跳舞、跳绳等,可参加一些有组织的运动如足球、篮球,限制看电视、玩游戏及电脑时间在2小时/天;

1型糖尿病患者需终生胰岛素替代治疗以维持生命,并且应与医师保持联系,密切随访。《中国1型糖尿病诊治指南》推荐:
所有1型糖尿病患者应尽早使用强化胰岛素治疗方案;
1型糖尿病患者的胰岛素剂量设定及调整应高度个体化,根据监测的血糖水平确定;
应尽量避免胰岛素治疗过程中发生的低血糖。1
值得强调的是,目前尚无某一种胰岛素或胰岛素组合方案能够完全模拟生理情况下胰岛素的分泌。无论选择何种胰岛素或胰岛素组合方案治疗,都必须充分考虑患者病情,家庭的教育水平、年龄、成熟程度及个人意愿等因素。1
